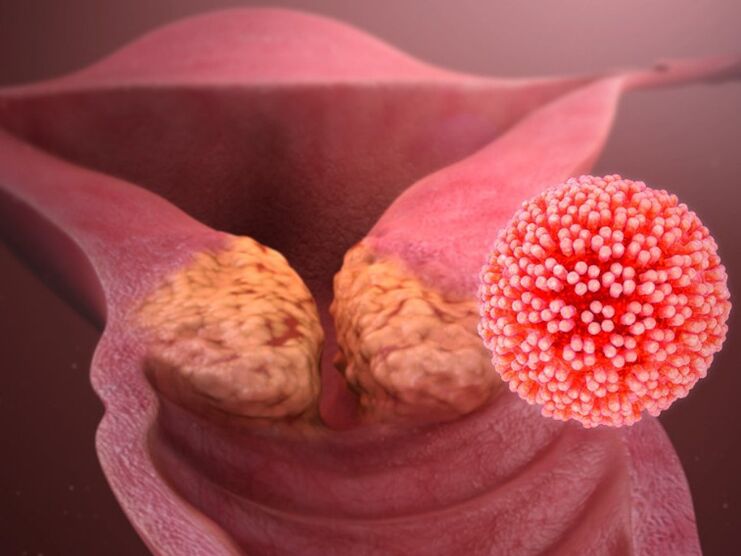
Giza papilomabirusak (HPV) papilomak, garatxoak, kondilomak sortzea eragiten du eta lepoko umetokiko eta laringofaringearen minbizia garatzeko eragilea da. Gutxiagotan, aho-mukosari, hestegorriari, begien konjuntiboari eragin diezaioke. Osasunaren Mundu Erakundearen arabera, infekzio horren intzidentzia 10 aldiz handitu da azken 10 urteotan. Gurean, VPH infekzioaren prebalentzia, eskualdeetan egindako ikerketen arabera, %29tik %45era aldatzen da. Medikuntza komunitatea bereziki arduratuta dago, birus isolatuen genotipo guztien heren batek patologia onkologikoaren garapena eragiten duelako.
Papilomabirusaren infekzioaren ibilbidearen sailkapena
Emakume baten gorputzean sartzean, VPH-k jarduera desberdinak erakutsi ditzake, immunitate-egoeraren araberakoa. Patogenoaren portaeraren arabera, giza papilomabirusaren infekzioaren hainbat aldaera daude:
- fluxu latentea. Birusak gorputzean irauten du, baina ez du aldaketa patologikorik eragiten zeluletan. Ez dago sintomarik - mikroorganismo baten presentzia ikerketa biologiko molekularreko metodoak erabiliz soilik zehaztu daiteke.
- VPH-ri lotutako hantura Orokorrean, HPV-ren atzeko aldean cervicitis edo vulvovaginitisaz ari gara, pazientea ginekologo batengana eramaten dutenak. Kontsultan, jakin dezake: nola tratatu VPH emakumeengan. Ulertu behar da birusak ez duela hanturarik eragiten bere kabuz, baizik eta hanturazko prozesua aktibatzeko baldintzak sortzen dituela.
- Eskualde anogenitalean eta aparatu genitalen muki-mintzean kokatutako kondilomak PVI (papilomabirusaren infekzioa) kurtsoaren forma dira, eta bertan beharrezkoa da formazio kirurgiko modernoak erabiltzea formazioak kentzeko. Ebakuntza kirurgikoa, laser bidezko suntsipena, kriodestrukzioa edo irrati-uhinen koagulazioa egin ondoren, tratamendu konplexua behar da konplikazioak eta errepikapenak saihesteko.
- Lepo-lepoko displasia. Sintomarik gabekoa izan daiteke edo isuria eragin dezake. Gaixotasunaren forma larriak minbizi aurrekoak dira; egoera hori saihesteko, emakumeengan VPH nola tratatzen den zuzen ulertzea inoiz baino garrantzitsuagoa da.
Sailkapenak medikuari tratamendu taktika eraginkorrenak aukeratzen laguntzen dio. Gaixotasun onkologikoak eragiteko gaitasunaren arabera taldeetan banatzen dira ere andui patogenoak: Arrisku onkogeniko handiko, ertain eta baxuko HPV. Sexu-harremanaren bidez transmititzen diren birusaren 40 aldaeren artean, 14 arrisku onkogeno handiko eta ertaineko gisa sailkatzen dira: -16, -18, -31, -33, -35, -39, -45, -51, -52, - 56, - 58, -59, -66 eta -68 motak.
Nola transmititzen da giza papilomabirusa?
Emakumezkoen populazioaren artean, VPH infekzioa % 70era iristen da. Hala ere, patogeno bat gorputzean egoteak ez du esan nahi gaixotasunik. Pertsona batek immunitate-sistema osasuntsua badu, HPV infekzioa, kasu gehienetan, izaera iragankorra da - bere kabuz desagertzen da 2 urteko epean. Hori gertatzen ez bada, emakumezkoen giza papilomabirusa nola tratatu galdera garrantzitsua da.
Birusaren transmisio bide nagusia kontaktua da:
- sexuala;
- bertikala (amatik fetura erditzean);
- etxeko (toaila, maquinilla, barruko arropa) erabiltzean.
13-30 urte bitarteko gazteak dira birusak kutsatzeko arrisku handiena. Lehenengo sexu-harremanean, infekzio arriskua %60 ingurukoa da. Zuzeneko harremanik ezean birusa gorputzean sar daiteke. Neskak dira HPV izateko arrisku gehien dutenak, eta gero bere ondorioekin. Hau haien organo genitalen egituraren berezitasunengatik gertatzen da.
Giza papilomabirusa emakumeengan: arrazoiak
Emakumezkoen populazioaren artean, VPH infekzioa % 70era iristen da. Hala ere, patogeno bat gorputzean egoteak ez du esan nahi gaixotasunik. Pertsona batek immunitate-sistema osasuntsua badu, HPV infekzioa, kasu gehienetan, izaera iragankorra da - bere kabuz desagertzen da 2 urteko epean. Hori gertatzen ez bada, emakumezkoen giza papilomabirusa nola tratatu galdera garrantzitsua da.
- ugalketa-aparatuaren patologia bateragarria;
- nahaste endokrinoak;
- immunoeskasiak eta beriberi;
- maiz gaixotasun infekzioso akutua - SARS, beste infekzio birikoak eta bakterioak;
- sexu harreman goiztiarrak;
- abortuak;
- alkohola erretzea eta edatea;
- sistema immunologikoa ahultzen duten estres psikoemozional kronikoak;
- gehiegizko estres fisiko eta emozional, eguneroko errutina irregularra;
- erditze osteko epea - estresa eta aldaketa hormonalak direla eta;
- immunosupresoreak eta ahozko antisorgailuak epe luzera erabiltzea.
Bikotekide sexualak maiz aldatzeak birusaren andui berriekin eta lehendik dagoen infekzio bat aktibatzeko arriskua areagotzen du. Inmunitatea murrizten bada, birusa genoma zelularrean integratzen da, eta horrek minbizia izateko probabilitate handia dakar; oraindik ez da aurkitu emakumezkoen VPH nola sendatu mediku zientziaren fase honetan. Horregatik, oso garrantzitsua da birusaren jarduera kontrolpean edukitzea eta defentsa immunologikoa behar bezala estimulatzea.
VPH-aren lehen seinaleak emakumeengan eta sintoma osagarriak
Emakumearen gorputzean VPH-ren presentziaren seinalerik nabarmenena papilomak agertzea da organo genitalen muki-mintzetan eta eskualde anogenitalaren azalean. Ez dute minik eragiten eta, oro har, denbora luzez oharkabean pasatzen dira. Hala eta guztiz ere, birusaren jarduerak beste sintoma desatsegin batzuk sor ditzake, eta, ondorioz, emakumea berehala ginekologoarekin harremanetan jarriko da:
- baginako isurketa patologikoa, azkura eta erredurarekin batera;
- vaginitisaren maiz errepikapenak, bakterioen vaginosis;
- isurketa baginala usain txarra.
Azterketan, medikuak larruazaleko formazio onberak ikusten ditu, cervix-eko epitelioan aldaketak, hantura-seinaleak. Minbizia papilomabirusaren infekzio kroniko baten azken faseetan bakarrik ager daiteke.
Ba al dago giza papilomabirusaren sendabiderik?
Gaur egun VPH emakumeengan nola tratatzen den ulertzeko, beharrezkoa da giza papilomabirusaren infekzioaren tratamenduan zer ikuspegi dauden ulertzea. Une honetan, HPV infekzioaren terapia jarduera hauetara murrizten da:
- VPH infekzioaren progresioa prebenitzea;
- adierazpen klinikoak ezabatzea;
- Birusen aurkako immunitate sistemiko eta lokalaren estimulazioa.
Ez dago birusa gorputzetik erabat desagertzera eramaten duen sendagairik. Hala ere, arlo honetako ikerketak egiten ari dira - medikuen arreta HPVren hainbat agerpenen tratamendu konbinatuaren beharran oinarritzen da. Ingeniaritza genetikoaren alorreko ikerketak itxaropentsuak dira. Zientzialariak kode birala "berridaztea" aukera aztertzen ari dira hedatu beharrean autosuntsitzeko. Kopiak birikoak murrizteak tokiko immunitatea berrezartzen du eta hantura kronikoa kentzen du.
"Nola tratatu VPH emakumeengan" gaiari buruzko medikuentzako informazioa gaur egun egungo jarraibide klinikoetan zehazten da.
Noiz da beharrezkoa medikua ikustea?
Emakumeek ginekologo batek prebentzio-azterketa bat egin beharko lukete gutxienez urtean behin. Gainera, medikua bisitatu beharra sortzen da sintoma kezkagarriak agertzen direnean:
- genitalen eremuan neoplasiak;
- garatxoak larruazaleko beste gune batzuetan eta muki-mintzetan;
- mina beheko sabelean;
- ezohiko isurketa edo usain txarra baginatik;
- azkura, hantura, genitalen gorritasuna.
Ustekabeko harreman sexuala gertatu den egoera batean, ginekologoa bisitatzea gomendatzen da. Azterketa bat egingo du, frotis ginekologikoa eta scraping egingo du HPV detektatzeko.
Papilomak gorputzeko beste atal batzuetan gertatzen badira, dermatovenereologo batekin kontsultatu behar da. Uzkian papilomak edo kondilomak hazten direnean, proktologoaren esku-hartzea beharrezkoa izan daiteke. Horrek tratamenduaren taktikak zehazten lagunduko du eta gaixoari kasu jakin batean papilomaren aurkako erremedioak agindu behar zaizkio farmazia batean erosteko.
Terapiaren eskema orokorra
VPH-aren aurkako borrokan arma nagusia pertsonaren beraren immunitate egonkorra da. Gaixotasunen Kontrolerako eta Prebentziorako Amerikako Zentroak arreta jartzen du birusarekin kontaktuan dauden kasuen% 90ean agerpen klinikoak ez direla garatzen immunitate naturalaren bidez birusaren auto-zapaketaren ondorioz.
VPH infekzioaren tratamendua integrala izan behar da eta honako hauetara zuzenduta dago:
- aldibereko gaixotasunen terapia;
- gaixotasunen kanpoko adierazpenak ezabatzea - medikuntzan eta, behar izanez gero, kirurgian;
- karga birikoaren murrizketa;
- gorputzaren beraren defentsak estimulatzea.
Estres psikoemozional kronikoak, ingurune txarrak eta komorbiditateek emakumearen sistema immunologikoak birusari bere kabuz aurre egiteko duen gaitasuna murrizten dute. Badira sendagaiak, efektu antibiral eta immunomodulatzaile zuzena izanda, gorputzaren indarra laguntzen dutenak eta karga birikoaren murrizketa eragiten dutenak. Droga moderno hauek azido glizirriziko aktibatuarekin spray bat barne hartzen dute, erregaliz errotik lortzen dena. Birusa goiz errepikatzen uzten laguntzen du eta gorputzeko VPH material genetikoaren kopia kopurua murrizten du. Tresnak bagina barneko tobera berezi bat du, drogak umetokira bidaltzeko eta bere baginako hormetan banatzeko. Papilomabirusaren infekzioaren ezkutuan dagoen terapia antibiral eta immunomodulatzailea sintoma desatseginen agerpena eta infekzioa forma oldarkorragoetara igarotzea ekidin dezake. Birusak eremu genitalean eta zerbikal epitelioan aldaketak eragin baditu, sprayak laguntzen du:
- hantura arintzea;
- azkura kentzeko;
- mukosaren osotasuna berreskuratu;
- tokiko immunitatea handitu.
Produktuaren erabilera HPV-k eragindako formazio onberak kentzeko prestatzeko aldian ere adierazten da, birusaren jarduera murrizteko eta berrerortzeak saihesteko. Drogak larruazala birsortzen laguntzen du eta bigarren mailako infekzio bat atxikitzea saihesten du.
Papilomak eta garatxoak kentzea
HPV-k eragindako formazio onberak kentzeko gai dira, eta hauek metodo hauen bidez egin daitezke:
- kriodestrukzioa - neoplasmaren esposizioa hotzarekin;
- elektrokoagulazioa - maiztasun handiko korrontearekin tratamendua;
- laser kentzea - geruzaz geruza laser irradiazioarekiko esposizioa kaska bat agertu arte;
- suntsipen kimikoa - garatxoei aplikatzen zaizkien soluzio kimiko bereziekin tratatzea eta suntsitzea;
- kentzea kirurgikoa - suntsipen mota honen ondoren errepikatzeko arrisku handia dela eta, selektiboa agintzen da - beste metodo batzuk erabiltzea ezinezkoa bada.
VPH-aren tratamenduaren garapen berrien artean CRISPR / Cas9 sistema dago, DNA ia guztiz moztu eta bere atalak txertatzen dituena, birusaren hedapena gehiago desaktibatuz.
Prebentzioa
Lehen prebentziorako, hesi-antisorgailuak erabiltzea gomendatzen da (preserbatiboak), zeinak, HPVren aurkako erabateko babesa izan ez arren, birusarekiko esposizio-maila murriztuko du. Sexu-bikoteen aukeraketa hautagarria izan behar duzu. Ustekabeko konexio bat gertatuz gero, spray berezi bat erabil daiteke HPV, herpes simplex birusaren eta zitomegalobirusaren infekziotik babesteko.
Orain arte, VPH txertoa da eraginkorrena. Giza papilomabirus mota ohikoen eta gaiztoenen aurka babesten du. Herrialde askotan, VPH txertoa derrigorrezko txertoen egutegian sartzen da. Txertaketa egiteko unerik eraginkorrena haurtzaroa eta nerabezaroa da. Aurretik, uste zen 20 urteko txertoa egin ondoren ez zuela zentzurik. Baina azken ikerketek frogatu dute VPH txertoa egokia eta eraginkorra dela 45-47 urte arte.
Birus-infekzio bat gertatzen bada, bigarren prebentzioaren zeregina gaixoaren osasun ona mantentzea da, bereziki bere sistema immunearen egoera ona mantentzea. Emakumeek aldizka ginekologoa bisitatu behar dute birusekin lotutako gaixotasunak hasierako faseetan detektatzeko.
















































































